Главная
Resume
Список
публикаций
Изобретения
Статьи
Лекции
Полезная
информация
Врачебные
советы
Чтобы
познакомиться с
электронным вариантом книги
профессора Д.В.
Гарбузенко "Избранные лекции по неотложной абдоминальной
хирургии"
кликните на обложку
|
|
Диагностика
"острого живота"
"Чтобы
поставить правильный диагноз, нужно вовремя о нем вспомнить!"
И.И. Греков
"Вскрыть,
чтобы увидеть, в хирургии расценивается гораздо ниже,
чем предвидеть до того, как вскрыть" .
Г. Мондор
 В
настоящее
время ни у кого не вызывает сомнения, что одним из решающих
обстоятельств, позволяющих снизить летальность при острых хирургических
заболеваниях и травмах органов брюшной полости, является их
своевременная диагностика. "Когда врач слышит банальную фразу:
"Хирургия достигла
большого прогресса", он должен знать, что самыми блестящими успехами
неотложной хирургии мы обязаны бдительности практических врачей,
никогда не забывавших о неумолимом значении времени" (Г. Мондор). К
сожалению, на практике это происходит не всегда, что
связано с рядом причин. В
настоящее
время ни у кого не вызывает сомнения, что одним из решающих
обстоятельств, позволяющих снизить летальность при острых хирургических
заболеваниях и травмах органов брюшной полости, является их
своевременная диагностика. "Когда врач слышит банальную фразу:
"Хирургия достигла
большого прогресса", он должен знать, что самыми блестящими успехами
неотложной хирургии мы обязаны бдительности практических врачей,
никогда не забывавших о неумолимом значении времени" (Г. Мондор). К
сожалению, на практике это происходит не всегда, что
связано с рядом причин.
 Во-первых,
во время появления первых патологических признаков больные
часто пытаются разобраться в их причинах самостоятельно и, не думая о
последствиях, на свой страх и риск нередко прибегают к самолечению. Тем
более, что
сейчас в интернете можно найти разнообразную, порой искажённую и даже
вредную информацию по терапии практически любой патологии. Между тем,
ещё английский хирург В. Коуп в книге "Ранняя диагностика острого
живота" отстаивал
правильность следующего положения: "Большинство тяжёлых болей в животе,
появившихся среди полного здоровья и длящихся около 6 часов, бывает
вызвано хирургическими болезнями брюшной полости". Понятно, что с
мнением уважаемого специалиста можно спорить, но распространение
подобных сведений среди населения могло бы сыграть важную роль. Пусть
эта концепция приведёт к гипердиагностике, но переоценка опасности,
безусловно, будет выгоднее, чем её недооценка. Во-первых,
во время появления первых патологических признаков больные
часто пытаются разобраться в их причинах самостоятельно и, не думая о
последствиях, на свой страх и риск нередко прибегают к самолечению. Тем
более, что
сейчас в интернете можно найти разнообразную, порой искажённую и даже
вредную информацию по терапии практически любой патологии. Между тем,
ещё английский хирург В. Коуп в книге "Ранняя диагностика острого
живота" отстаивал
правильность следующего положения: "Большинство тяжёлых болей в животе,
появившихся среди полного здоровья и длящихся около 6 часов, бывает
вызвано хирургическими болезнями брюшной полости". Понятно, что с
мнением уважаемого специалиста можно спорить, но распространение
подобных сведений среди населения могло бы сыграть важную роль. Пусть
эта концепция приведёт к гипердиагностике, но переоценка опасности,
безусловно, будет выгоднее, чем её недооценка.
 Во-вторых,
нередко первым больных с острым хирургическим заболеванием
органов брюшной полости видит врач непрофильной специальности, чаще
всего терапевт, а иногда и средний медработник и, как правило, во
внебольничных условиях. В этой связи возникает вопрос: имеют ли они
право довольствоваться общим диагнозом "острый живот", или каждый раз
должны стараться выявить конкретную патологию? Во-вторых,
нередко первым больных с острым хирургическим заболеванием
органов брюшной полости видит врач непрофильной специальности, чаще
всего терапевт, а иногда и средний медработник и, как правило, во
внебольничных условиях. В этой связи возникает вопрос: имеют ли они
право довольствоваться общим диагнозом "острый живот", или каждый раз
должны стараться выявить конкретную патологию?

Сельский доктор.
Худ. Андрей Шишкин.
Теоретически,
конечно, всегда необходимо стремиться к точной топической диагностике.
Однако, практически, учитывая ограниченные возможности конкретного
врача, находящегося у постели больного за пределами лечебного
учреждения, при нечёткой клинической картине, на мой взгляд, уже
большим успехом будет своевременно заподозрить острую хирургическую
патологию. В самом деле, несмотря на неоспоримый факт, что "благодаря
развитию способов исследования, теперь обыкновенный средний врач
диагностирует лучше знаменитостей недавнего прошлого" (М.В.
Яновский), следует
признать, что доктор, оказывающий внебольничную помощь, особенно в
российской глубинке, как правило, не имеет возможности пользоваться
достижениями научно-технического прогресса, а, за небольшим
исключением, располагает всё тем же термометром, стетоскопом,
тонометром и часами с секундной стрелкой, и по своей вооружённости
очень похож на "знаменитость недавнего прошлого".
Семейный врач. Худ.
Грант Вуд.
(1940, Художественный музей, Сидар-Рапидс, штат Айова, США).
При подобном
положении дел едва ли будет правильным на данном этапе врачебной
диагностики предъявлять жёсткие требования к установлению причин
"острого живота". Да и вряд ли это отрицательно скажется на состоянии
больного, если при выявлении угрожающих признаков он будет срочно
направлен в лечебное учреждение для оказания неотложной хирургической
помощи.
Сельский доктор.
Худ. Морган
Вейстлинг (2013, США).
На следующем, стационарном этапе хирург, безусловно, обязан распознать
заболевание, приведшее к развитию "брюшной катастрофы". Очевидно, что
если бы "острый живот" всегда являлся сигналом к производству
лапаротомии, то в диагностике отдельных его причин надобности бы не
было, так как всё прояснилось бы во время чревосечения. Но поскольку не
все острые хирургические заболевания органов брюшной полости требуют
экстренного оперативного вмешательства, становится понятно, почему в
стационарах нельзя довольствоваться диагностическим минимумом, а
необходимо стремиться к диагностическому максимуму. Однако, все, кто
занимается неотложной абдоминальной хирургией, хорошо знают, как иногда
бывает трудно решить даже общий вопрос диагностики "острого живота", не
говоря уже о частностях, особенно, при отсутствии в своём арсенале
современных методов обследования. В подобных неясных случаях,
однозначно требуется госпитализация больного для динамического
наблюдения, хотя примерно у трети из них в дальнейшем острая
хирургическая патология органов брюшной полости, скорее всего, будет
исключена (Н.С.
Утешев).

Три хирурга. Худ.
Фридрих
Рейман. (1937, Германия).
Таким образом, любой врач, в том числе и опытный хирург, может
столкнуться с диагностическими проблемами. И здесь большую роль сыграет
правильность его умозаключения, полученного на основании данных как
субъективного, так и объективного исследования больного. Само собой
разумеется, что субъективное исследование может иметь значение, только
если пациент находится в ясном сознании, полном душевном равновесии,
имеет хорошо развитый интеллект или, когда возникающие по его вине
пробелы пополняются с пользой для дела близкими ему людьми. Напротив,
эффективность объективного исследования во многом зависит от
профессионализма самого врача.
Доктор. Худ. Джордж Ламберт (Австралия).
Словосочетание
"острый живот" без предварительных пояснений, естественно,
воспринимается как медицинский жаргон, а не диагноз. Когда
и кем оно было использовано впервые, история умалчивает. В
отечественной медицинской литературе это выражение получило
распространение после публикации в 40-х годах прошлого столетия
перевода книги Генри Мондора "Неотложная диагностика.
Живот" и руководства "Диагностика "острого живота"" под
редакцией
профессора Н.Н.
Самарина.
 Генри Мондор
(1885-1962)
- выдающийся французский хирург, автор легендарной книги
"Неотложная диагностика". Генри Мондор
(1885-1962)
- выдающийся французский хирург, автор легендарной книги
"Неотложная диагностика".
 Генри
Мондор, один из выдающихся хирургов Франции, многолетний и преданный
ученик, ассистент, а затем и преемник Поля Лесена, изложил свой
громадный опыт и клиническую наблюдательность на страницах,
предназначенных для молодых терапевтов. Однако оказалось, что из-под
пера этого даровитого хирурга-писателя вышел труд, крайне полезный,
даже необходимый и для испытанных, опытных хирургов. С талантом
увлекательного рассказчика передает Мондор мысли, наблюдения,
истории болезни поучительных случаев как своих, так и заимствованных из
литературы для того, чтобы ярко, четко обрисовать клиническую картину
заболеваний, при которых "промедление смерти подобно".
Генри
Мондор, один из выдающихся хирургов Франции, многолетний и преданный
ученик, ассистент, а затем и преемник Поля Лесена, изложил свой
громадный опыт и клиническую наблюдательность на страницах,
предназначенных для молодых терапевтов. Однако оказалось, что из-под
пера этого даровитого хирурга-писателя вышел труд, крайне полезный,
даже необходимый и для испытанных, опытных хирургов. С талантом
увлекательного рассказчика передает Мондор мысли, наблюдения,
истории болезни поучительных случаев как своих, так и заимствованных из
литературы для того, чтобы ярко, четко обрисовать клиническую картину
заболеваний, при которых "промедление смерти подобно".
 Профессор
Николай
Николаевич
Самарин (1888-1954) - ученик проф. В.А. Оппеля, видный
советский
хирург. Профессор
Николай
Николаевич
Самарин (1888-1954) - ученик проф. В.А. Оппеля, видный
советский
хирург.
Анализ
литературы позволяет заключить, что термином “острый
живот”
авторы, занимающиеся данной проблемой, обозначают симптомокомплекс,
позволяющий заподозрить острые хирургические (гинекологические)
заболевания органов брюшной полости.
 Как
правило, большинство из них начинается внезапно, среди кажущегося
полного здоровья, и нередко первым признаком является боль
в
животе. Классический симптомокомплекс "острого живота" был
описан
Жоржом Дьелафуа и включает боль
в животе, напряжение мышц передней брюшной стенки ("дефанс"),
гиперстезию кожи передней брюшной стенки (с-м
Мак-Кензи). Как
правило, большинство из них начинается внезапно, среди кажущегося
полного здоровья, и нередко первым признаком является боль
в
животе. Классический симптомокомплекс "острого живота" был
описан
Жоржом Дьелафуа и включает боль
в животе, напряжение мышц передней брюшной стенки ("дефанс"),
гиперстезию кожи передней брюшной стенки (с-м
Мак-Кензи).
 Жорж Дьелафуа
(1839-1911)
-
профессор патологии внутренних органов медицинского факультета Сорбонны
(Франция), член Медицинской академии. Затем президент Академии
медицинских наук в Париже. Автор одного из первых
руководств по хирургической морфологии внутренних органов (в 4 томах). Жорж Дьелафуа
(1839-1911)
-
профессор патологии внутренних органов медицинского факультета Сорбонны
(Франция), член Медицинской академии. Затем президент Академии
медицинских наук в Париже. Автор одного из первых
руководств по хирургической морфологии внутренних органов (в 4 томах).
Боль
возникает без
каких-либо
предвестников, может быть
незначительной и со временем усиливаться, носить волнообразный
характер, но часто - сразу “нестерпимая, вызывающая у больных
крики и стоны, метание по кровати из стороны в сторону, скрежетание
зубов и мольбу о помощи” (Н.Н. Самарин), либо его неподвижное
вынужденное положение.
Совершенно очевидно, что при обращении пациента с жалобами на боль в
животе в первую очередь необходимо исключить острую хирургическую
патологию.
По своей сути боль – это универсальный сигнал физического
неблагополучия и реакция на неё индивидуальна. Она зависит от
восприятия организмом повреждающих стимуло и ответа на эти ощущения,
который может характеризоваться определенной эмоциональной окраской,
рефлекторными изменениями функций внутренних органов, двигательными
безусловными рефлексами и волевыми усилиями, направленными на
устранение болевого воздействия. Большое влияние на болевую реакцию
оказывают такие факторы, как локализация, степень повреждения тканей,
конституциональные особенности нервной системы, воспитание,
эмоциональное состояние пациента в момент нанесения болевого
раздражения.
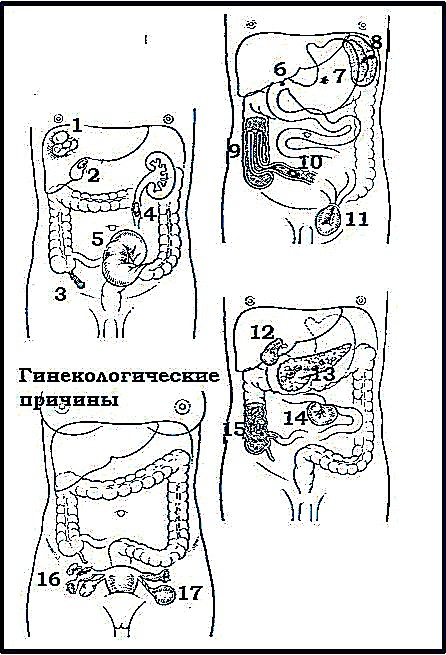
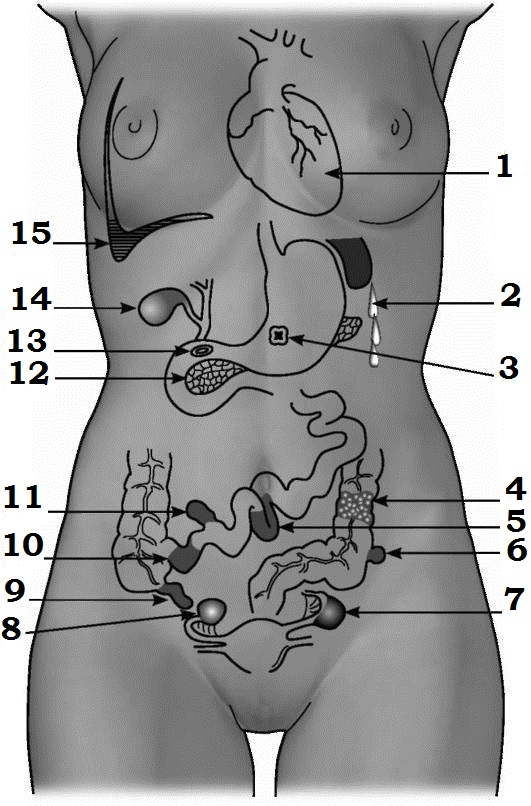
Основные
заболевания,
которые необходимо исключить при диагностике острого живота:
1
- абсцесс печени; 2 - желчная колика; 3 - острый аппендицит; 4 -
почечная колика;
5 - заворот сигмовидной кишки; 6 - прободная язва двенадцатиперстной
кишки;
7 - прободная язва желудка; 8 - разрыв селезенки; 9 - инвагинация;
10 - перфорация брюшнотифозной язвы; 11 - ущемленная грыжа; 12 - острый
холецистит;
13 - острый панкреатит; 14 - заворот тонкой кишки; 15 - амёбный колит;
16 - внематочная беременность; 17 - перекрут кисты яичника.
Боли, возникающие при острых хирургических заболеваниях органов брюшной
полости, имеют разное происхождение. Они могут быть обусловлены
интенсивным раздражением различных рецепторов в результате воспаления,
растяжения, спазма полых органов, обтурации их опухолью или спайками, а
также вовлечения в патологический процесс висцерального и париетального
листков брюшины. При этом следует помнить, что болевые рецепторы в
полых органах локализуются в мышечной и серозной оболочках, а в
паренхиматозных – в капсуле и брюшинном покрове.
"Для
разрешения проблемы болей в животе предпринимается
столько же усилий, как для расшифровки генома человека" (Х. Дадли).
Общие механизмы болевой
(ноцицептивной)
чувствительности
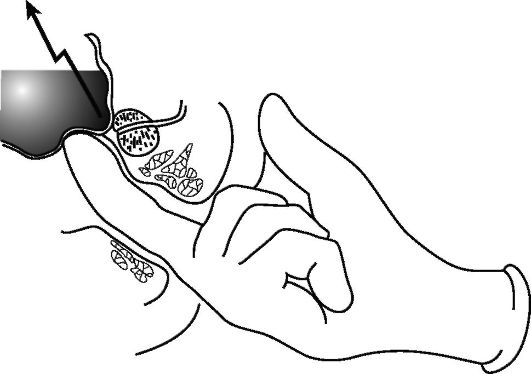
Афферентные
(приносящие)
ноцицептивные периферические нервы содержат
первичные волокна малого диаметра, имеющие рецепторы в различных
органах и тканях. Ощущение боли сопряжено с появлением электрической
активности – деполяризацией чувствительных нервных окончаний.
Для
чувствительных окончаний возбуждающими могут быть разнообразные
механические, термические, химические стимулы.
До
сих пор нет единого мнения в отношении механизмов ноцицептивной
чувствительности. Согласно одной гипотезе, боль –
это неспецифическое
чувство и не существует специальных рецепторов, воспринимающих только
болевое раздражение. Любое раздражение тех или иных рецепторов может
вызвать чувство боли, если сила раздражения достаточно велика. Согласно
другой, более распространенной точке зрения, существуют специальные
болевые рецепторы, характеризующиеся высоким порогом
восприятия –
возбуждающиеся стимулами «повреждающей»
интенсивности.
В
то время как
проводниками
тактильной и глубокой чувствительности
служат толстые миелинизированные волокна с высокой скоростью
распространения импульса (Аa, Аb), проведение периферического болевого
раздражения обеспечивается медленно проводящими нервными волокнами
малого диаметра, значительно более устойчивыми к условиям аноксии.
Афферентное звено представлено ноцицептивными волокнами двух типов:
- С-полимодальные
ноцицепторы
(PMN) – немиелинизированные С-волокна с низкой скоростью
проведения импульса (<1 м/с); при их раздражении
ощущается
отсроченная тупая диффузная, жгучая, длительная боль (протопатическая);
- Аd-миелинизированные
волокна
с более высокой скоростью проведения импульса; при их
раздражении
ощущается немедленная острая, четко локализованная, быстро стихающая
(эпикритическая) боль.
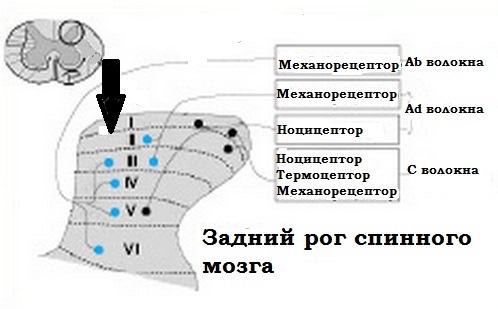
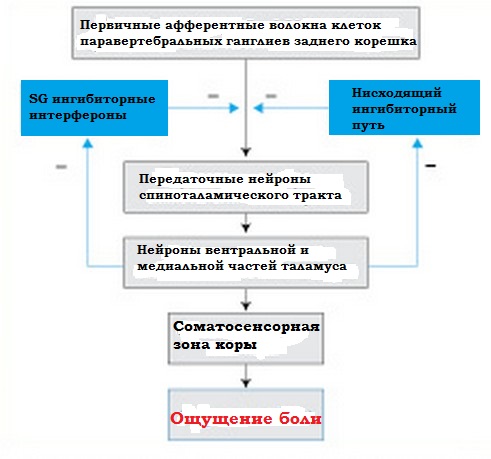
Аксоны
афферентных ноцицептивных волокон заканчиваются в столбах заднего рога
спинного мозга. Здесь
они контактируют с передаточными нейронами спиноталамического пути, по
которому болевая импульсация достигает задних ядер таламуса, а
затем соматосенсорного поля коры большого мозга. Аb-волокна,
ответственные за
тактильную чувствительность, проецируются в III–VI сегментах.
Аd-волокна, ответственные за тактильную чувствительность и ноцицепцию,
проецируются в I–III и V сегментах. С-волокна, проводящие
болевые, температурные и тактильные стимулы, проецируются в I и II
сегментах.
Локализация
окончаний
чувствительных
волокон
в столбах заднего рога спинного мозга.
Клетки
II сегмента заднего рога составляют студенистое вещество
(substantia gelatinosa – SG). Согласно теории
«контроля
ворот» (Wall, Melzack. Gate control theory, 1965), короткие
вставочные нейроны, составляющие SG, регулируют проведение болевых
импульсов от периферических афферентных волокон к зрительному бугру.
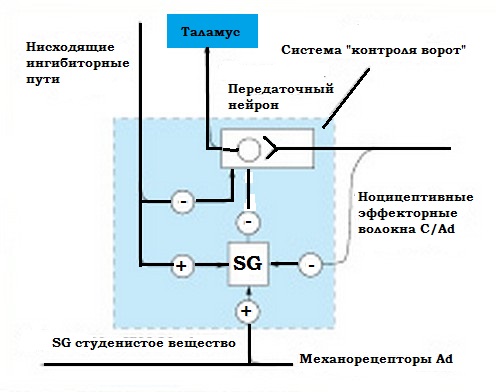
Система "контроля
ворот".
Таким образом, нервные импульсы, приходящие по толстым волокнам,
«закрывают ворота» для потока болевой импульсации.
«Отвлекающие процедуры», усиливающие импульсацию в
толстых
миелиновых волокнах, способствуют уменьшению чувства боли. При
повреждении толстых волокон (например, в условиях гипоксии, при
механическом повреждении) болевая чувствительность усиливается.
SG-интернейроны тормозятся афферентными ноцицептивными С-волокнами.
Благодаря постоянной электрической активности ноцицептивных С-волокон
облегчается возбуждение передаточных нейронов спиноталамического тракта
под воздействием импульсов как болевой, так и неболевой
чувствительности. SG-интернейроны богаты опиоидными пептидами и
опиоидными рецепторами. Аналогичная система «контроля
ворот» существует и в таламусе.
Результаты
многочисленных наблюдений и исследований позволили сформировать
представление о существовании в организме антиноцицептивной системы,
подавляющей восприятие боли. Структуры, относящиеся к этой системе,
включают некоторые зоны центрального серого вещества, покрышки моста,
миндалевидного тела, гиппокампа, ядер мозжечка, сетчатой формации. Они
осуществляют нисходящий, цереброспинальный, контроль афферентного
«притока», вызывая торможение нейронов спинного
мозга.
Соотношение
ноцицептивной
и
антиноцицептивной систем.
Существование антиноцицептивной системы позволяет предполагать, что ее
повреждение может сопровождаться появлением боли.
Гуморальные
факторы, участвующие в обеспечении
болевой чувствительности
Для
понимания
механизмов
формирования боли важно знать и гуморальные
факторы, участвующие в обеспечении болевой чувствительности.
Среди
химических медиаторов, участвующих в
ноцицептивной передаче
выделяют:
1) нейротрансмиттеры
–
норадреналин, серотонин
(5-гидрокситриптамин), гистамин, вазоинтестинальный пептид (ВИП) и
оксид азота (NO), тахикинины (субстанция Р, нейрокинины А и В);
2)
тканевые
медиаторы –
кинины (брадикинин, каллидин),
простагландины, ионы водорода, аденозинтрифосфат (АТФ), молочная
кислота, ионы калия;
3)
опиоидные
пептиды.
К
нейромедиаторам,
вызывающим
расслабление гладкомышечных
клеток желудочно-кишечного
тракта,
относятся ВИП
и NO.
ВИП внутри мышечных
клеток стимулирует повышение уровня циклического аденозинмонофосфата
(цАМФ), а NO повышает уровень циклического гуанозинмонофосфата (цГМФ).
ВИП и NO взаимно усиливают продукцию друг друга.
Ацетилхолин (АХ) и тахикинины – вещество P (ВР) и вещество К
(ВК) – вызывают сокращение гладкомышечных клеток.
Существуют
также виды нейромедиаторов, которые не только воздействуют на мышечные
клетки напрямую, но и влияют на высвобождение других
«расслабляющих» и
«тонизирующих» медиаторов. Гамма-аминомасляная
кислота
(ГАМК) стимулирует, а опиоидные
пептиды подавляют выделение ВИП и NO. Соматостатин стимулирует
выделение ГАМК и подавляет выделение опиоидных пептидов, таким образом,
повышая выделение релаксирующих медиаторов. Бомбезин стимулирует
нейрональное выделение АХ, ВР и ВК, в то время как соматостатин и
опиоидные пептиды тормозят выделение этих медиаторов.
Эндогенные опиаты играют двоякую роль в регуляции сократительной
активности гладкомышечных клеток. При связывании опиатов с µ-
и
δ-опиоидными рецепторами миоцитов происходит стимуляция, а с
k-рецепторами – замедление моторики пищеварительного тракта.
Серотонин оказывает различное действие на гладкомышечные клетки:
связывание серотонина с 5-НТ3 способствует расслаблению, а с
5-НТ4– сокращению мышечного волокна.
Классификация
абдоминальной боли
По механизмам
возникновения
различают следующие виды абдоминальной боли:
- спастическая
– возникает вследствие спазма гладкой мускулатуры
желудочно-кишечного тракта;
- дистензионная
– возникает вследствие растяжения полых органов брюшной
полости;
- перитонеальная
– обусловлена патологическим процессом в брюшине;
- сосудистая
– связана с ишемией органов брюшной полости.
По продолжительности
и течению
выделяют следующие
разновидности боли:
- острая
боль
– интенсивное и неприятное ощущение, вызванное чрезмерной
повреждающей стимуляцией чувствительных рецепторов. Она сохраняется в
течение нескольких минут, часов, но не более суток;
- хроническая
боль
обусловлена дисфункцией нормального ноцицептивного канала, в частности
нарушением функции студенистого вещества. Она
сохраняется более 3
мес. Существуют разновидности хронической боли:
- гипералгезия
(боль, возникающая под воздействием мягких повреждающих стимулов);
- аллодиния
(боль, возникающая под воздействием стимулов неповреждающей
интенсивности);
- спонтанные
болевые спазмы (боль,
возникающая при отсутствии
инициирующих
стимулов).
Кроме того, для
правильной
постановки
диагноза весьма важно оценивать боль с точки зрения ее происхождения.
Наиболее
частые причины острых болей в животе:
1 - инфаркт миокарда; 2 -
гемоперитонеум при травме живота; 3 - прободная язва желудка;
4 -
перфорация опухоли толстой кишки; 5 - кишечная непроходимость;
6 -
дивертикулит или перфорация дивертикула толстой кишки; 7 - внематочная
беременность; 8 - апоплексия яичника, перекрут или
разрыв кисты яичника, острый сальпингит; 9 - острый аппендицит;
10-терминальный илеит; 11 - воспаление дивертикула Меккеля; 12 - острый
панкреатит;
13 -
прободная язва двенадцатиперстной кишки; 14 - печёночная колика, острый
холецистит;
15 - нижнедолевая плевропневмония.
Париетальная
боль
в животе возникает при вовлечении в патологический процесс брюшины. Она
может быть как четко локализованной (в определенном квадранте живота),
так и диффузной, и усиливаться при изменении положения тела, кашле. Наличие
париетальной боли
предоставляет врачу ценную диагностическую
информацию об имеющихся важных признаках “острого
живота”:
локального или диффузного отсутствия дыхательных движений при осмотре
живота, болезненности и защитного напряжение мышц передней брюшной
стенки, гиперстезии, симптомов раздражения брюшины при пальпации.
Источником
висцеральной
боли
служат полые органы желудочно-кишечного тракта. Обычно, она бывает
плохо локализованной, однако ощущается преимущественно в области
средней линии живота. Последнее связано с тем, что полые органы
пищеварения получают двустороннюю иннервацию.
Висцеральные болевые волокна чувствительны главным образом к
механическим стимулам: натяжению брюшины, растяжению (с достаточно
быстрым нарастанием внутрипросветного давления) или сильному мышечному
сокращению стенки полого органа. Нарушение моторики (спазм) выступает в
качестве универсального патофизиологического механизма, присущего
заболеваниям органов пищеварения различной природы.
Появление
висцеральной боли часто сопряжено с рефлекторными вегетативными
реакциями: не приносящей облегчение рвотой, изменением артериального
давления, частоты пульса и пр. Характерны зоны её восприятия:
эпигастральная – при заболеваниях желудка, двенадцатиперстной
кишки, поджелудочной железы, печени, желчного пузыря; периумбиликальная
– при поражении тонкой, слепой кишки; гипогастральная
– при
поражении толстой кишки, органов малого таза. При осмотре: живот в акте
дыхания участвует, пальпаторная болезненность в месте локализации боли
не сопровождается защитным напряжением мышц и симптомами раздражения
брюшины.
Отраженная
(рефлекторно-реперкуссивная) боль.
Ноцицептивная стимуляция внутреннего органа часто вызывает ощущение
боли не (или не только) в нем самом, а (также) в отдаленных,
поверхностных частях тела. Такая боль называется отраженной. Как
правило, она охватывает участки периферии, иннервируемые тем же
сегментом спинного мозга, что и затронутый внутренний орган. Иными
словами, на поверхности кожи боль проявляется в соответствующем
дерматоме. Поскольку связь между дерматомами и внутренними органами
известна, отраженная боль часто очень помогает при диагностике.
Например, при
остром
холецистите боли могут
ощущаться в области сердца (холецистокардиальный
синдром, описанный С.П.
Боткиным),
в
области правой лопатки при остром
холецистите, и
в проекции правой лопатки, при травме печени и селезёнки,
соответьственно, в области правой или левой лопатки или
надплечья (с-мы
Кера и Элекера).
Одна
из причин отражённой
боли - конвергенция ноцицептивных афферентов от кожи и
внутренностей на одних и тех же клетках, дающих начало восходящим
ноцицептивным трактам. Вторая причина - ветвление первичных
ноцицептивных афферентов в спинальных нервах с образованием двух или
более коллатералей, так что одно волокно иннервирует и поверхностную, и
внутреннюю структуры. В обоих случаях возбуждение центральных
ноцицептивных нейронов воспринимается как периферическая боль.
Другим
следствием центральных конвергенции и дивергенции ноцицептивных
афферентов служит возможность развития в затронутом дерматоме зон
гиперпатии или гиперестезии кожи, описанных в своё время Г.А.
Захарьиным,
Хэдом и Маккензи, что является своего рода висцеро-сенсорными
рефлексами. Их причина заключается в усилении возбудимости
спинальных интернейронов ноцицептивными импульсами из глубоких тканей.
Поэтому стимул, действующий на кожу, вызывает центральную активность,
превышающую нормальную.
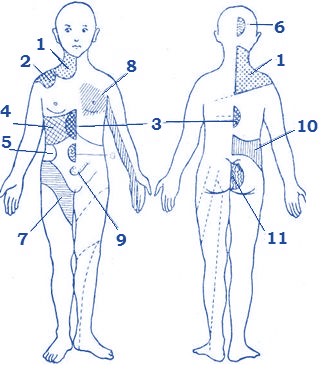
Зоны
Захарьина-Хэда-Маккензи:
1 - легкие; 2 -
капсула
печени; 3 -
желудок,
поджелудочная железа; 4 - печень; 5 - почки; 6 - тонкий
кишечник; 7 - мочеточник; 8 - сердце; 9 - мочевой
пузырь;
10 - мочеполовые органы; 11 - матка.
Наряду с возникновением зон кожной гиперстезии Захарьина-Хэда-Маккензи
при “остром животе” нередко образуются зоны
повышенного
тонуса отдельных мышц (так называемый висцеро-моторный рефлекс),
клиническим проявлением которого является симптом мышечной защиты.
Для ряде заболеваний органов брюшной полости характерны соответствующие
зоны болевой чувствительности. Так при язвенной болезни различают
болевые точки Боаса, расположенные паравертебрально на уровне X-XII
грудных позвонков, точки Опенховского (надавливание на остистые
отростки VIII-X грудных позвонков), Гербста (надавливание на поперечные
отростки III поясничного позвонка). Кроме того, существуют аппендикулярные точки
Мак-Бурнея, Ланса,
Кюммеля; пузырные точки при остром
холецистите;
точки Дежардена, Губергрица, Мейо-Робсона, зоны Шоффара и
Губергрица-Скульского при панкреатите
и
т. д.
Проекционная
боль – возникает в результате раздражения или повреждения
нервных
структур, обеспечивающих проведение болевых сигналов (например,
сдавление спинномозговых нервных корешков приводит к ощущению боли в
иннервируемой области тела или конечности).
Следует
помнить, что боли в животе могут быть обусловлены не только острой
хирургической патологией органов брюшной полости, а такими тяжёлыми
состояниями, как инфаркт миокарда, нижнедолевая плевропневмония,
диабетический кетоацидоз, острая перемежающаяся порфирия, тромбоз
мезентериальных сосудов, расслаивающая аневризма аорты, и кроме того
острыми гинекологическими, урологическими и инфекционными заболеваниями.
Другим
симптомом, который нередко встречается у больных с "острым животом"
является рвота.
Если она появляется в начале болезни, то, как правило, носит
рефлекторный характер и обусловлена внезапным мощным раздражением
брюшины. Её механизм сводится к сочетанию спазма или, напротив,
расслабления сфинктерного аппарата органов
желудочно-кишечного
тракта, быстрого заполнения содержимым желудка и верхних отделов тощей
кишки и как следствие возникновения антиперистальтики. Главной причиной
рвоты, развившейся на стадии перитонита,
служит прогрессирующий парез кишечника, а в дальнейшем она приобретает
токсический характер, связанный с поражением продуктами нарушенного
метаболизма подкорковых нервных центров.
Расстройство нормального
отхождения стула и
газов
является третьим ключевым симптомом, характерным для "острого живота".
При этом чаще встречается их задержка, однако, в ряде случаев, может
наблюдаться и диарея.
Кроме
указанных выше признаков следует обратить внимание на походку,
положение пациента в постели, выражение его лица, состояние кожных
покровов и видимых слизистых оболочек, их окраску, частоту и наполнение
пульса, температуру тела.
При наличии "брюшной катастрофы" больные с самого начале заболевания
стремятся принять вынужденное положение: ложатся на бок, но чаще на
спину с вытянутыми или слегка подтянутыми к животу ногами, в стремлении
хотя бы немного ослабить натяжение напряжённого брюшного пресса. В
зависимости от интенсивности болей и от способности их переносить, они
могут лежать неподвижно (например, при перитоните)
или, наоборот, вести себя бесспокойно, постоянно менять положение
(например, при остром
панкреатите, странгуляционной
кишечной
непроходимости).
Всем известно описание "маски Гиппократа" у больного с далеко зашедшим перитонитом,
которое само по себе довольно точно отражает тяжёлые патологические
нарушения, происходящие в брюшной полости и организме в целом: "Нос
острый, глаза впалые, виски вдавленные, уши холодные и стянутые, мочки
ушей отвороченные, кожа на лбу твёрдая, натянутая и сухая, и цвет всего
лица зелёный, чёрный или бледный, или свинцовый".
Лицо Гиппократа
(facies
Hippocratica).
Бледное лицо больного в сочетании с одышкой, должно навести на мысль о внутреннем кровотечении,
а
бледное, с
заострёнными чертами лицо, покрытое холодным потом, со впалыми глазами
может свидетельствовать о шоке вследствие прободения язвы желудка
или
двенадцатиперстной кишки, странгуляционной
кишечной непроходимости. Цианоз
лица, а в ряде случаев
туловища и
конечностей, характерен для острого
панкреатита. Желтушная
окраска кожи и видимых
слизистых
оболочек является одним из признаков заболевания печени
и внепечёночных
желчных путей.
Без внимания не должны оставаться места возможных грыжевых
выпячиваний,
имеющиеся на поверхности тела кровоподтёки, ссадины, раны, а также
рубцы, в частности, послеоперационные, на грудной и брюшной стенках.
Гипотония, расхождение пульса с температурой, прогрессирующее его
ускорение и нарастающая слабость свидетельствуют о тяжести заболевания.
Вид температурной реакции зависит от причины "острого живота" и
варьирует в широких пределах. Чаще наблюдается гипертермия, а низкая
температура может встречаться при наличии внутреннего
кровотечения, а так же
состояниях, сопровождающихся шоком.
Во
время осмотра живота следят за частотой и характером дыхательных
движений. Так называемое брюшное
дыхание может исчезнуть из-за
напряжения мышц передней
брюшной
стенки вследствие раздражения брюшины. "При перитоните
происходят только минимальные колебания в области подложечной впадины.
Чаще же всего и они отсутствуют. Больной говорит, что не может дышать
животом" (Г. Мондор).
Если после обнажения живота попросить больного сделать несколько
глубоких вздохов, то при распространённом перитоните живот в акте
дыхания принимать участия не будет, а при воспалении брюшины в
верхнем этаже брюшной полости будет отчётливо заметно ограничение
дыхательных движений в эпигастральной области.
Если попросить больного покашлять, то при этом вместо резкого
сокращения мышц брюшного пресса, которое оттесняет диафрагму кверху и
обычно сопутствует кашлю, создавая повышенное давление в бронхах,
способствующее отхождению секрета, у больных с распространённым
перитонитом возникает, по выражению Мондора, "абортивный",
"несформировавшийся" кашель, отличный от резкого болезненного кашля,
характерного для диафрагмального плеврита.
Когда симптомокомплекс острого живота выражен нерезко и это
сказывается в сохранении подвижности нижней половины брюшной стенки, по
совету Мондора можно прибегнуть к проверке ещё одного физикального
признака, указывающего на сокращение диафрагмальных мышц. Для этого,
предупредив больного о цели исследования, нужно положить ладонь на
живот в поперечном направлении непосредственно ниже пупка и путём
периодически усиливающегося надавливания оттеснять кишечные петли в
направлении диафрагмы, вызывая этим её раздражение и сокращение.
Положительный характер данного симптома фиксируют, когда каждый из
таких мягких толчков сопровождается более или менее болезненной икотой.
При осмотре живот может быть как втянут (в начальной стадии прободения язвы желудка
или
двенадцатиперстной кишки),
так и вздут. В последнем случае обращают внимание на его форму: иногда
при изолированном вздутии только одних тонких кишок бывает видно, что
центр передней брюшной стенки выпячивается вверх, рёберные же дуги
остаются обрисованными, так как спавшаяся, не раздутая газами ободочная
кишка не приподнимает брюшную стенку. При равномерно вздутом животе, в
результате переполнения газом желудка, тонких и толстых кишок, рёберные
дуги стушёвываются, и западения брюшной стенки около них не видно. В
начальную стадию обтурационной
кишечной непроходимости
у худых людей можно выявить раздутые петли кишок, расположенные друг
возле друга и приподнимающие переднюю брюшную стенку в виде валов,
которые появляются то в одном месте, то в другом, сопровождаясь
слышимой перистальтикой (с-м
Шланге).
Метеоризм при
завороте
сигмовидной
кишки.
Некоторое
различие в конфигурации живота можно заметить при
растягивании живота газами и жидкостью. В первом случае, при
равномерном переполнении желудка и кишок газами и полужидким
содержимым, живот вздувается весь равномерно. Во втором - живот
расползается в стороны, принимая при этом вид живота лягушки,
перевёрнутой на спину: центр такого живота меньше вздут, чем при
метеоризме.
"Лягушачий" живот у
больной с
асцитом.
Объективное обследование больного начинают уже во время опроса по
поводу жалоб и анамнеза заболевания. Для этого на обнажённой
поверхности живота врач легко и свободно располагает руку, обязательно
в стороне от той области, на боль в которой жалуется пациент.
Соблюдению деталей здесь придают особый смысл и значимость, чтобы
обеспечить оптимальные условия для восприятия искомой диагностической
информации. Обращают внимание даже на необходимость предварительного
согревания рук врача в зимнее время.
После того как врач убедится в полном спокойствии и доверии пациента,
следует начинать поверхностную пальпацию живота. Её обязательно
осуществляют всей ладонью и сомкнутыми пальцами с периодическим
сопоставлением полученных ощущений в симметричных отделах правой и
левой половины живота.
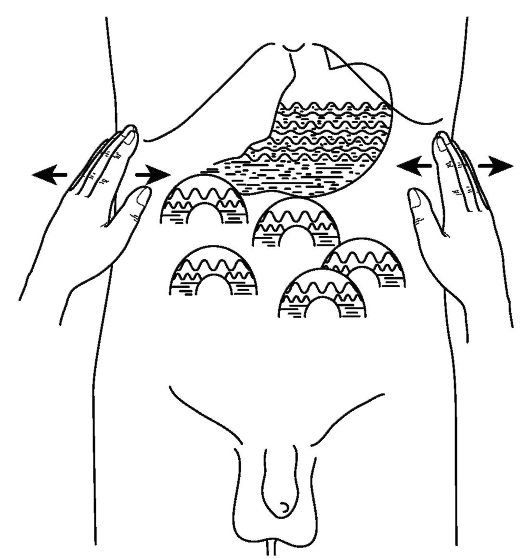
При поверхностной
пальпации,
помимо боли,
ключевым
симптомом "острого живота" является защитное
напряжение мышц передней брюшной стенки.
"Этот признак является одним из лучших клинических средств. Во всей
патологии едва ли найдётся более верный, более точный, более полезный и
более спасительный показатель. Никакое доверие к нему не может быть
чрезмерным" (Г. Мондор). Вместе с тем, ещё в 1843 г. Канштат отмечал,
что обнаружение этого симптома зависит "от дара и таланта наблюдателя":
поверхностная пальпация живота начинается обязательно в стороне от
предполагаемого патологического источника, легко и непринужденно, всей
кистью, а не отдельными пальцами, при этом руки должны быть обязательно
тёплыми. Все эти детали нужны для того, чтобы по возможности снять
страх и напряжение больного, обеспечив тем самым оптимальные условия
для восприятия диагностической информации.
Во время поверхностной пальпации рекомендуется периодически слегка
усиливать давление ладонной поверхностью кисти и сомкнутыми пальцами,
сопоставляя ощущения в симметричных областях правой и левой половины
тела. Производить её следует не только по передней поверхности живота,
но также - по боковым и задне-боковым поверхностям с каждой стороны.
При соблюдении этих рекомендаций вероятность выявления защитного
напряжения мышц значительно возрастает. Вместе с тем надо отметить, что
у пациентов с выраженным ожирением, утолщенным жировым слоем и жировым
перерождением мышц брюшной стенки, а также при мышечной атрофии
вследствие алиментарных нарушений, мышечный дефанс может проявляться
настолько слабо, что его распознавание возможно лишь при большом опыте
и высоких тактильных способностях врача.
Дополнительно
следует использовать ещё два исследования, позволяющих, избегая грубых
манипуляций, выявить глубокую “внутреннюю” боль,
характерную для распространенного перитонита
уже на ранних его стадиях.
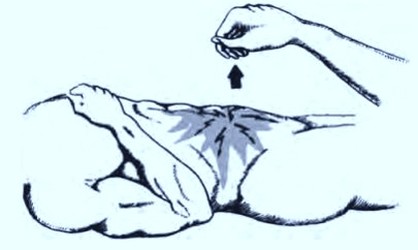
Первое из них - осторожное исследование через прямую кишку при
расслабленном сфинктере с легким надавливанием концом пальца на её
стенки на уровне нижнеампулярного отдела. Это дает возможность выявить
реакцию раздраженной брюшины, не покрытой мышечным массивом брюшной
стенки. О распространенном перитоните
можно говорить, если больной ощущает разлитую болезненность в животе, а
не только в точке давления.
Ректальное
исследование.
Особую значимость такой прием обретает при обследовании детей первых
лет жизни с подозрением на аппендицит,
когда вследствие естественного (физиологического) висцероптоза
кишечник, а с ним - и червеобразный отросток опускаются в малый таз, и
реакция на пальпацию живота может полностью отсутствовать. У детей
ректальное исследование выполняют с особой осторожностью, мизинцем с
использованием вазелинового или другого масла. Поскольку опрос жалоб в
этом случае невозможен, важно сопоставить реакцию ребенка не с
проведением пальца через сфинктер, с надавливанием на глубокие отделы
стенки прямой кишки.
Другое исследование, направленное на распознавание симптома
“внутренней боли”, может применяться при наличии
хотя бы
небольшой пупочной
или
иной вправимой
грыжи,
в том числе и у детей. Оно основано также на определении пальпаторной
реакции брюшины, не покрытой мышечным массивом. Если при умеренном
пальцевом давлении отмечается разлитая болезненность за пределами
грыжевого дефекта симптом “«внутренней
боли”
считается положительным.
Перкуссия
может предоставить дополнительные сведения о внутрибрюшинных
патологических изменениях. Высокий тимпанит при перкуссии передней
брюшной стенки часто соответствует местам скопления газа в
изолированных петлях тонкой кишки во время странгуляции.
Тимпанит в
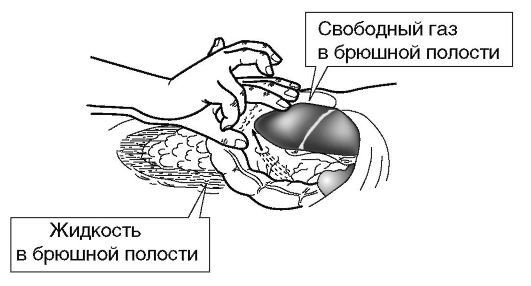
области печени (исчезновение печеночной тупости - с-м Жобера)
свидетельствует о
пневмоперитонеуме вследствие перфорации
или повреждения
полого органа,
а ограниченный тимпанит может наблюдаться в проекции петли тонкой
кишки, располагающейся рядом с очагом воспалительной деструкции.
Перкуссия также даёт возможность выявить наличие свободной жидкости в
брюшной полости, её ограниченные скопления, инфильтраты.
Перкуссия
при перфорации
полого органа
позволяет выявить исчезновение печёночной тупости,
а при скоплении крови или экссудата -
притупление перкуторного звука в отлогих местах живота.
Для топической
диагностики по чувству боли И.Я.
Раздольский рекомендовал
определять
зоны перкуторной болезненности, посредством поколачивания брюшной
стенки перкуссионным молоточком.
Аускультация
живота
позволяет установить локализацию усиленно перистальтирующих кишечных
петель при механической
кишечной непроходимости,
распознать развитие глубокого пареза
кишечника, свойственного тяжелому распространённому перитониту,
уловить
пальпаторно
спровоцированный "шум плеска" над переполненным
жидкостью
сегментом
кишки.
Выявление
"шума плеска".
В качестве подспорья при диагностике острой хирургической патологии
предложено большое количество симптомов, имеющих свои названия и
именную принадлежность к авторам.
Так,
в 1908
г. Д.С.
Щеткин описал "симптом
раздражения брюшины", который
впоследствии на территории
России стал "главным" симптомом перитонита,
определяющим хирургическую тактику. Он характеризуется
тем, что при быстром
отнятии руки после надавливания на брюшную стенку больной ощущает
внезапное усиление боли вследствие сотрясения брюшной стенки в области
воспалительного очага.
Определение
симптома
Щёткина-Блюмберга.
Впервые
этот симптом был описан в
литературе немецким хирургом Морицом
Блюмбергом в 1907
г. Однако
русский акушер Д.С.
Щёткин еще в конце 80-х годов
XIX века
использовал этот приём в своей клинической практике. Официальное
сообщение Щёткин сделал только в 1908 году на заседании Пензенского
медицинского общества. В связи с чем, симптом обозначается как
с-м
Щёткина-Блюмберга).
 Дмитрий
Сергеевич Щёткин (1851-1923) - русский врач-акушер. Дмитрий
Сергеевич Щёткин (1851-1923) - русский врач-акушер.
Следует отметить, что для правильной интерпретации одного
механического заучивания многочисленных симптомов
недостаточно.
“Их нужно не считать, а взвешивать” (Г. Мондор), то
есть
уметь грамотно воспроизводить, казалось бы, простые, но, по сути,
достаточно тонкие манипуляции, скрупулезно выполняя все детали
исследования.
Несмотря на оснащение большинства больниц современным диагностическим
оборудованием, всё же, окончательный вердикт о наличии острого
хирургического заболевания, как и в старые времена,
будет базироваться “на некоторых прекрасных, хорошо
проверенных
клинических признаках …” (Г. Мондор). Начальный
этап
дифференциальной диагностики “острого живота”
завершается
решением альтернативы: имеются ли достаточные основания для
подтверждения его наличия либо нет, со всеми вытекающими тактическими
последствиями, в частности, определения показаний к оперативному
вмешательству. "Для абдоминального хирурга обычное дело - сидеть
вымытым и переодетым к операции в углу тихой операционной под часами,
показывающими полночь... Через несколько минут привезут пациента и
начнётся ещё одна экстренная лапаротомия. Это кульминация процесса,
который начался несколько часов назад - со встречи хирурга и больного,
обследования, установления диагноза и выработки плана действий" (П.
Джонс).
Хроническая
абдоминальная боль, вызванная
функциональными расстройствами
В наши
дни немалую сложность
для врача
представляет трактовка хронической абдоминальной боли, вызванной
функциональными расстройствами пищеварительной системы при отсутствии
морфологического субстрата, вызывающего боль. Многие больные, длительно
страдающие хронической болью, остаются за пределами внимания врача.
Функциональные расстройства со стороны органов пищеварения широко
распространены– этой патологией страдает предположительно
20–30 % населения земного шара. Среди больных, обращающихся в
гастроэнтерологические кабинеты, от 30 до 50 % имеют симптомы различных
функциональных расстройств. И преобладающим симптомом у них является
абдоминальная боль.
Хроническая функциональная боль в животе – это диагноз
исключения. Признаками, исключающими такой диагноз, служат:
- немотивированная
потеря массы
тела;
- ночные
боли;
- начало
заболевания в возрасте
после 50 лет;
- лихорадка;
- любые
изменения, выявленные при непосредственном обследовании больного
(гепатомегалия, спленомегалия, увеличение лимфоузлов и т. д.);
- любые
изменения лабораторных показателей мочи, кала и крови (положительная
реакция на скрытую кровь в кале, лейкоцитоз, анемия, эритроцитоз,
тромбоцитоз, увеличение СОЭ, гематурия, гипербилирубинемия,
гипергликемия и т.д.);
- любые
изменения, обнаруженные с помощью инструментальных исследований
(желчные камни, дивертикулы толстой кишки, кисты поджелудочной железы,
расширенный общий желчный проток и т. д.).
Функциональной
принято называть хроническую боль, которая беспокоит не менее 3 мес,
периодически ослабевая и усиливаясь, и не находит объяснения при самом
тщательном обследовании больного. По природе это висцеральная боль,
сопровождающаяся спазмом и нарушением двигательной функции
желудочно-кишечного тракта неясного генеза. В основе боли у таких
пациентов лежит феномен висцеральной гиперчувствительности. Для данных
больных характерны снижение порога болевой чувствительности, нарушение
механизмов регуляции центральной ноцицепции и эндогенных
антиноцицептивных систем.
Функциональная боль в животе развивается в возрасте до 50 лет и
сопровождает течение таких заболеваний, как функциональная (неязвенная)
диспепсия, дискинезии желчевыводящих путей, дисфункция сфинктера Одди,
синдром раздраженного кишечника и др. Функциональные боли, как правило,
имеют благоприятный жизненный прогноз, но существенно ухудшают качество
жизни пациента.
Следует подчеркнуть, что у больных, длительно
испытывающих боль в животе, независимо от ее природы (органическая,
функциональная), она постепенно утрачивает свое сигнальное значение и
изначально защитную функцию. Боль сама по себе становится
патологическим фактором, вызывая серьезные расстройства со стороны
центральной нервной системы, выраженную депрессию, вегетативные
реакции, изменения психики и поведения больного. Именно поэтому
психологические особенности личности пациента с хронической
абдоминальной болью не служат критерием диагностики функциональной боли
в животе.
|
|
|





 Во-первых,
во время появления первых патологических признаков больные
часто пытаются разобраться в их причинах самостоятельно и, не думая о
последствиях, на свой страх и риск нередко прибегают к самолечению. Тем
более, что
сейчас в интернете можно найти разнообразную, порой искажённую и даже
вредную информацию по терапии практически любой патологии. Между тем,
ещё английский хирург В. Коуп в книге "Ранняя диагностика острого
живота" отстаивал
правильность следующего положения: "Большинство тяжёлых болей в животе,
появившихся среди полного здоровья и длящихся около 6 часов, бывает
вызвано хирургическими болезнями брюшной полости". Понятно, что с
мнением уважаемого специалиста можно спорить, но распространение
подобных сведений среди населения могло бы сыграть важную роль. Пусть
эта концепция приведёт к гипердиагностике, но переоценка опасности,
безусловно, будет выгоднее, чем её недооценка.
Во-первых,
во время появления первых патологических признаков больные
часто пытаются разобраться в их причинах самостоятельно и, не думая о
последствиях, на свой страх и риск нередко прибегают к самолечению. Тем
более, что
сейчас в интернете можно найти разнообразную, порой искажённую и даже
вредную информацию по терапии практически любой патологии. Между тем,
ещё английский хирург В. Коуп в книге "Ранняя диагностика острого
живота" отстаивал
правильность следующего положения: "Большинство тяжёлых болей в животе,
появившихся среди полного здоровья и длящихся около 6 часов, бывает
вызвано хирургическими болезнями брюшной полости". Понятно, что с
мнением уважаемого специалиста можно спорить, но распространение
подобных сведений среди населения могло бы сыграть важную роль. Пусть
эта концепция приведёт к гипердиагностике, но переоценка опасности,
безусловно, будет выгоднее, чем её недооценка.  Во-вторых,
нередко первым больных с острым хирургическим заболеванием
органов брюшной полости видит врач непрофильной специальности, чаще
всего терапевт, а иногда и средний медработник и, как правило, во
внебольничных условиях. В этой связи возникает вопрос: имеют ли они
право довольствоваться общим диагнозом "острый живот", или каждый раз
должны стараться выявить конкретную патологию?
Во-вторых,
нередко первым больных с острым хирургическим заболеванием
органов брюшной полости видит врач непрофильной специальности, чаще
всего терапевт, а иногда и средний медработник и, как правило, во
внебольничных условиях. В этой связи возникает вопрос: имеют ли они
право довольствоваться общим диагнозом "острый живот", или каждый раз
должны стараться выявить конкретную патологию?